胰島素阻抗(Insulin Resistance)是現代人健康的隱形殺手,胰島素阻抗與第2型糖尿病、肥胖、代謝症候群、心血管疾病息息相關。許多人在體檢時發現血糖異常,但卻未意識到胰島素阻抗可能已悄然發展。本文將帶您深入了解胰島素阻抗的檢測方式、改善與治療對策,幫助您遠離代謝性疾病及糖尿病的風險,找回健康的身體!
一、如何檢測胰島素阻抗?常見的診斷方式
胰島素阻抗的診斷方式主要透過血液檢測與葡萄糖耐受測試來評估身體對胰島素的反應。以下是最常見的檢測方法:
1. HOMA-IR 指數(胰島素阻抗指數)
HOMA-IR(Homeostasis Model Assessment of Insulin Resistance)是一種簡單且常用的胰島素阻抗評估方式,透過空腹血糖與胰島素濃度計算而得。
計算方式:
HOMA-IR = 空腹胰島素濃度 Insulin (mIU/L) × 空腹血糖濃度 Glucose (mg/dl) / 405
判讀標準:
- HOMA-IR ≤ 1.4:正常範圍,代表胰島素敏感度良好
- 1.5 – 1.9:輕微胰島素阻抗,需留意生活方式調整
- ≥ 2.0:嚴重胰島素阻抗,應積極改善飲食與運動習慣
HOMA-IR 指數可作為早期篩檢工具,但單獨使用仍有局限性,通常需要搭配其他檢測進一步確認。
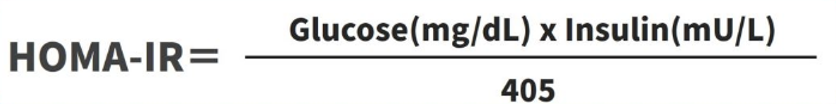

2. 口服葡萄糖耐受測試(OGTT)
OGTT(Oral Glucose Tolerance Test)可評估身體對葡萄糖的處理能力。
檢測方式:
- 空腹 8 小時,不可進食或飲用含糖飲料。
- 喝下 75 克葡萄糖溶液,模擬進食後的血糖反應。
- 測量餐後 2 小時血糖值,分析胰島素對血糖的調控能力。
判讀標準(餐後 2 小時血糖):
- < 140 mg/dL:正常
- 140 – 199 mg/dL:葡萄糖耐受異常,可能有胰島素阻抗
- ≥ 200 mg/dL:糖尿病
3. 糖化血色素(HbA1c)檢測:評估身體長期血糖的平均狀態
- 糖化血色素(HbA1c):反映過去 2-3 個月的平均血糖水平,數值越高表示長期血糖控制較差。
- < 5.7%:正常
- 5.7 – 6.4%:糖尿病前期,需檢查是否合併胰島素阻抗問題
- ≥ 6.5%:糖尿病
透過這些檢測,可以更準確判斷胰島素阻抗的程度,並及早進行調整。
二、如何改善與治療胰島素阻抗?
胰島素阻抗雖然是代謝異常的初期徵兆,但透過調整生活方式,大多數人都能有效改善甚至逆轉胰島素阻抗狀態。以下是幾個關鍵的改善策略:
1. 健康飲食:選擇營養豐富的食物
- 低 GI 食物:選擇低升糖指數的碳水化合物,如全穀物、糙米、藜麥和蔬菜,減少血糖波動。
- 高纖維蔬菜與水果:增加蔬菜、豆類、堅果與水果的攝入,有助於控制血糖並提供足夠的營養。
- 健康脂肪與蛋白質:如橄欖油、酪梨、鮭魚等富含Omega-3脂肪酸的食物,幫助改善胰島素敏感度。
2. 增加運動量:促進胰島素敏感度
運動是改善胰島素阻抗最有效的方法之一,能幫助細胞更有效地利用葡萄糖。
建議運動方式:
- 每週至少 150 分鐘 中等強度有氧運動(快走、跑步、游泳)
- 阻力訓練 2-3 次/週(重量訓練、深蹲、硬舉)
運動的好處:
✔ 提升肌肉對葡萄糖的攝取能力,減少血糖波動
✔ 降低內臟脂肪,減少發炎因子分泌
✔ 改善胰島素敏感度,降低糖尿病風險
長期規律運動可以顯著改善血糖代謝,特別是 結合有氧運動與阻力訓練 效果最佳。
3. 改善睡眠與減壓:降低皮質醇影響
睡眠與壓力管理在血糖調控中也扮演關鍵角色。
提升睡眠品質的方法:
- 每天睡足 7-8 小時,避免熬夜
- 固定睡眠時間,建立良好生理時鐘
- 睡前避免藍光刺激(手機、電視)
降低壓力的方法:
- 冥想、深呼吸 放鬆神經系統
- 瑜伽、正念訓練 幫助身心平衡
- 避免過度攝取咖啡因、酒精,減少皮質醇升高
壓力荷爾蒙(皮質醇)會提升血糖,導致胰島素分泌增加,長期下來影響胰島素功能,因此管理壓力與睡眠是改善胰島素阻抗的重要步驟。
4. 藥物降低胰島素阻抗性
能改善胰島素阻抗的藥物主要包括雙胍類(Biguanides)與噻唑烷二酮類(Thiazolidinediones, TZD)。雙胍類(如二甲雙胍 Metformin)的主要作用機制為減少肝臟葡萄糖的生成,同時降低腸道對葡萄糖的吸收,並提高細胞對胰島素的敏感性,從而改善血糖控制。TZD類藥物則主要作用於脂肪與肌肉組織中的過氧化物酶體增殖物活化受體(PPAR-γ),能促進這些組織對胰島素的反應,增強葡萄糖的利用,進而減少胰島素阻抗。這兩種藥物均屬於糖尿病藥物,是否能用於治療胰島素阻抗需經醫師評估。

三、結語
胰島素阻抗是身體產生代謝失衡的早期警訊,但目前在臨床上它的重要性仍被低估。然而,透過正確的檢測方法與早期介入治療,我們是可以逆轉阻抗,也能阻止其發展為第二型糖尿病及其他代謝性疾病。檢查工具包括 HOMA-IR、OGTT 及 HbA1c皆能協助我們從不同角度掌握身體對胰島素的反應與長期血糖控制狀態,是診斷與風險評估的重要依據。
除了早期發現,更重要的是後續的生活模式調整與治療。從臨床經驗來看,飲食與運動的調整,尤其是低升糖指數飲食與結合有氧與阻力運動的規律訓練,是改善胰島素敏感度最有效的非藥物方式。此外,睡眠與壓力調節亦不容忽視,長期高皮質醇暴露不僅影響血糖,也會加速代謝惡化。若有嚴重胰島素阻抗或高風險者,藥物治療如 Metformin 或 TZD 類藥物,可提供額外幫助,但仍須由專業醫師評估後決定是否適用。
整體而言,胰島素阻抗是一個亞健康狀態,可透過多面向、整合性的代謝管理,絕大多數人都能有效降低風險、延緩病程甚至逆轉其影響。唯有認識、監測並主動介入,才是守護健康、預防慢性病的根本之道。
Refernece
1. UpToDate: Insulin resistance: Definition and clinical spectrum
2. UpToDate: Metabolic syndrome (insulin resistance syndrome or syndrome X
3. American Diabetes Association: Insulin Resistance
4. Medscape: Insulin Resistance Workup
5. ADA: ll About Insulin Resistance
